Bệnh bạch hầu là một bệnh truyền nhiễm cấp tính, có tính chất gây dịch, chủ yếu lây truyền theo đường hô hấp, do trực khuẩn bạch hầu (Corynebacterium diphtheriae) gây nên. Bệnh có thể gặp ở mọi lứa tuổi nhưng 70% là ở trẻ dưới 15 tuổi và chưa tiêm vắc-xin. Ngay cả khi được điều trị, tỷ lệ tử vong của bệnh cũng lên tới 5-10%.
Bệnh bạch hầu là một bệnh truyền nhiễm cấp tính, có tính chất gây dịch, chủ yếu lây truyền theo đường hô hấp, do trực khuẩn bạch hầu (Corynebacterium diphtheriae) gây nên. Bệnh có thể gặp ở mọi lứa tuổi nhưng 70% là ở trẻ dưới 15 tuổi và chưa tiêm vắc-xin. Ngay cả khi được điều trị, tỷ lệ tử vong của bệnh cũng lên tới 5-10%.
Bệnh bạch hầu thuộc nhóm B (là các bệnh truyền nhiễm nguy hiểm có khả năng lây truyền nhanh và có thể gây tử vong) trong Luật phòng, chống bệnh truyền nhiễm của nước ta.
LỊCH SỬ CỦA BỆNH
Các ghi chép sớm nhất về bệnh bạch hầu được cho là bởi Hippocrates thời Hy Lạp thế kỷ V-IV TCN. Năm 1821, bác sĩ người Pháp Pierre Bretonneau là người đã mô tả, chẩn đoán và đặt tên bệnh là “diphtheria” (nguồn gốc từ tiếng Hy Lạp là “diphthera”) mô tả đặc điểm giả mạc đặc trưng của bệnh. Năm 1884, hai nhà vi khuẩn học người Đức là Edwin Klebs và Friedrich Löffler đã phân lập được vi khuẩn bạch hầu và chứng minh vi khuẩn này là căn nguyên gây bệnh bạch hầu. Do đó, trực khuẩn bạch hầu còn được gọi là trực khuẩn Klebs-Löffler. Điều trị bệnh bạch hầu có tiến triển đáng kể từ năm 1890 khi Emil von Behring và Shibasaburo Kitasato phát triển được kháng độc tố bạch hầu trên chuột lang.
Bạch hầu đã gây ra các vụ dịch lớn trong lịch sử như ở New England (1735–1740), châu Âu trong Thế chiến II và Liên Xô cũ (những năm 1990). Đến cuối thế kỷ XX, tỷ lệ bạch hầu giảm mạnh do chiến dịch tiêm chủng của Tổ chức Y tế Thế giới (WHO). Tuy nhiên, các đợt bùng phát tiếp tục xảy ra ở những nơi có nguồn lực hạn chế.
Tại Việt Nam, nhờ có chiến lược tiêm chủng vắc-xin Bạch hầu – Ho gà – Uốn ván (DPT) trong chương trình Tiêm chủng mở rộng từ năm 1981 mà tỷ lệ nhiễm Bạch hầu đã giảm mạnh vào những năm 2010. Tuy vậy, từ năm 2013, các đợt bùng phát dịch lẻ tẻ đã xảy ra, chủ yếu ở các tỉnh miền Trung và Tây Nguyên và gần đây là các tỉnh phía Bắc như Hà Giang, Điện Biên, Thái Nguyên.
TÁC NHÂN GÂY BỆNH
Bệnh bạch hầu do vi khuẩn Corynebacterium diphtheriae gây ra. C. diphtheriae là trực khuẩn hình que hơi phình một đầu hình chùy, Gram dương, hiếu khí, không sinh nha bào, không có vỏ, không di động.
Vi khuẩn gây bệnh chủ yếu bằng ngoại độc tố (exotoxin) dẫn đến phù nề, sau đó hoại tử và loét niêm mạc, tạo ra các giả mạc bám chặt vào niêm mạc.

Hình 1: Mô tả trực khuẩn Bạch hầu (nguồn: CDC)

Hình 2: Trực khuẩn Bạch hầu nhuộm bằng kỹ thuật xanh methylene (nguồn: CDC)
CÁCH THỨC LÂY NHIỄM
Nguồn gây bệnh bạch hầu là các bệnh nhân nhiễm bệnh hoặc người lành mang vi khuẩn nhưng không biểu hiện bệnh. Bệnh chủ yếu lây qua đường hô hấp khi tiếp xúc với giọt bắn của người nhiễm bệnh lúc ho, hắt hơi. Ngoài ra, bệnh có thể lây qua con đường gián tiếp khi tiếp xúc với đồ vật bị nhiễm dịch mũi hầu từ người bệnh. Bệnh cũng có thể lây nhiễm khi tiếp xúc với vùng da tổn thương do bạch hầu.
BIỂU HIỆN CỦA BỆNH
Thể bệnh hay gặp nhất của bệnh bạch hầu là ở đường hô hấp (mũi, họng, thanh quản, khí phế quản), trong đó 70% là Bạch hầu họng. Ngoài ra, các vị trí khác có thể nhiễm bệnh như bạch hầu da, bạch hầu mắt…
Với thể bạch hầu họng, sau thời gian ủ bệnh từ 2-5 ngày, bệnh nhân bắt đầu có các triệu chứng như sốt nhẹ 37,5-38oC, đau họng, khó chịu, sổ mũi có thể lẫn máu; khám họng có thể thấy họng hơi đỏ, amydan có điểm trắng mờ; sờ thấy hạch cổ nhỏ, di động, không đau. Sau khoảng 3 ngày, bệnh bước vào giai đoạn toàn phát với các triệu chứng điển hình nhất: sốt tăng 38-38,5oC, nuốt đau, da xanh tái, mệt nhiều, sổ mũi nhiều, nước mũi trắng hoặc lẫn mủ; khám họng thấy giả mạc lan tràn ở một bên hoặc 2 bên amydan, có thể lan trùm cả lưỡi gà và màn hầu; hạch vùng cổ sưng đau, phù nề, khi có dấu hiệu cổ bạnh (bull neck) là dấu hiệu nặng. Giả mạc lan rộng có thể gây thở rít, tắc nghẽn đường thở và suy hô hấp, thậm chí tử vong nếu không được xử trí kịp thời. Nếu được chẩn đoán và điều trị sớm, giả mạc hết nhanh (1-3 ngày), bệnh nhân hết sốt và hồi phục dần sau 2-3 tuần.
Bệnh bạch hầu có thể gây ra nhiều biến chứng nguy hiểm, gọi là bạch hầu ác tính, nếu không được điều trị kịp thời. Các biến chứng thường gặp nhất là biến chứng tim (thường là viêm cơ tim và rối loạn dẫn truyền trong tim) và thần kinh (gây liệt). Ngoài ra có thể gặp biến chứng trên thận, gan, tuyến thượng thận…
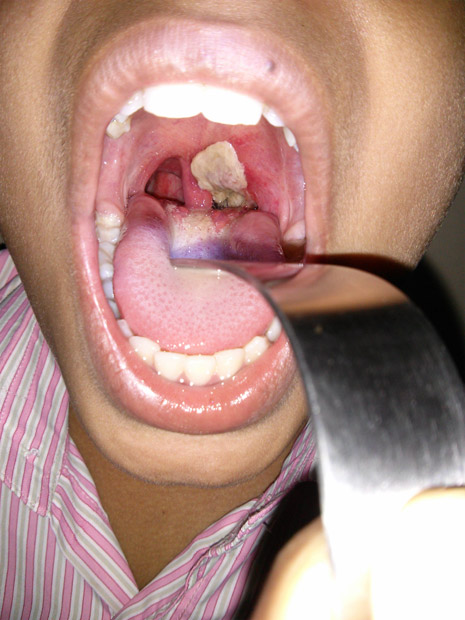
Hình 3: Bạch hầu họng (nguồn: Wikimedia)

Hình 4: Dấu hiệu cổ bạnh (bull neck) ở bệnh nhân bạch hầu nặng (nguồn: CDC)

Hình 5: Bạch hầu mắt (nguồn: Indian J Pediatr 2016; 83:272–273)

Hình 6: Bạch hầu da (nguồn: N Engl J Med 2018; 378:e17)
ĐIỀU TRỊ
Bệnh bạch hầu cần được phát hiện và điều trị sớm để tránh gây biến chứng và dẫn đến tử vong. Bộ Y tế đã ban hành “Hướng dẫn chẩn đoán, điều trị bệnh Bạch hầu” theo quyết định số 2957/QĐ-BYT ngày 10/07/2020.
Liệu pháp điều trị chính của bệnh bạch hầu là huyết thanh kháng độc tố bạch hầu (SAD), cần được sử dụng càng sớm càng tốt để trung hòa độc tố bạch hầu còn lưu hành trong máu (hiệu quả nhất là trong vòng 48 giờ đầu). Bên cạnh đó, kháng sinh (thường là Penicillin và Erythromycin) cũng được sử dụng để ngăn chặn sự phát triển và sinh độc tố của vi khuẩn và làm giảm sự lây nhiễm bệnh.
Các biện pháp điều trị phối hợp khác cũng được sử dụng như corticosteroid, quản lý đường thở, quản lý tim mạch và chế độ dinh dưỡng.
PHÒNG BỆNH
Tất cả người bệnh nghi bạch hầu phải được vào viện để cách ly, theo dõi, chẩn đoán và điều trị. Nhà ở của người bệnh, dụng cụ trong phòng, đồ dùng, quần áo của người bệnh phải được tẩy uế và sát khuẩn. Thực hiện rửa tay đúng quy cách bằng xà phòng hoặc dung dịch sát khuẩn.
Người tiếp xúc với bệnh nhân bạch hầu cần được sử dụng kháng sinh dự phòng.
Vắc-xin bạch hầu có vai trò rất quan trọng trong việc bảo vệ cơ thể tránh nhiễm bệnh và làm giảm tỷ lệ mắc bệnh trong quần thể dân số nói chung. Do đó, trẻ em cần được tiêm chủng đầy đủ vắc-xin (Bạch hầu – Ho gà – Uốn ván, DPT) theo chương trình tiêm chủng. Người lớn nên tiêm nhắc lại vắc-xin bạch hầu mỗi 10 năm để củng cố khả năng miễn dịch của cơ thể.
Bác sỹ Phan Văn Mạnh
Khoa Cấp Cứu – Bệnh viện Bệnh Nhiệt đới Trung ương
Tài liệu tham khảo:
- Hướng dẫn chẩn đoán, điều trị bệnh Bạch hầu (ban hành kèm Quyết định 2957/QĐ-BYT 10/07/2020).
- WHO. Operational protocol for clinical management of Diphtheria Bangladesh, Cox’s Bazar (Version 10th Dec 2017)
John E. Bennett, Raphael Dolin, Martin J. Blaser - Mandell, Douglas, and Bennett’s Principles and Practice of Infectious Diseases-Elsevier



